陈曼医生的科普号
- 精选 面对来势汹汹的乳腺癌,不妨做个ABVS检查更安心
“乳腺癌”,是女性朋友们心里悬着的一颗石头,据2019年全国癌症报告显示,乳腺癌在女性恶性肿瘤中的发病率位居首位。近些年来,其发病越来越年轻化。尽管其治疗手段非常多,但付出的代价却是巨大的。因此,“早发现、早诊断、早治疗”非常重要,如果能将肿瘤扼杀在摇篮里,治疗效果往往事半功倍。2019年1月国家癌症中心:《2015年中国恶性肿瘤流行情况分析》目前,常规的乳腺检查方法主要包括X线钼靶检查、超声检查和核磁共振。X线钼靶对于较小乳房或致密性乳腺组织(PS:中国女性多为致密性乳腺组织)的乳腺癌的诊断敏感性较低,因此,超声检查成为X线钼靶诊断乳腺疾病的重要辅助影像学方法。说起乳腺超声检查,大部分女性认为其”安全实用无辐射”,而在超声科医师的眼中,乳腺超声“信息不全面,重复性差”、“手持式超声对操作者经验和技术要求高”、“切面解剖图像对外科医生的指导意义受限”。这些问题都一定程度上会造成漏诊,甚至还会造成不必要的医患矛盾。那么,有没有好的解决方法呢?答案是肯定的。近日,上海市同仁医院超声医学科引进的目前国内最新型号的自动乳腺全容积成像技术(Automated Breast Volume Scanner,ABVS)就可解决上述这些问题。什么是ABVS?ABVS是由德国西门子公司创新研发的一种全新三维容积成像系统。目前被认为是一种最佳的、可以覆盖全乳腺组织的扫描技术。ABVS是检测和预防乳腺癌最有效的扫描工具,它通过宽幅高频探头自动扫描获得乳腺的三维图像信息,可多层面、多角度显示病变,使病灶的成像更加立体、直观。ABVS的基本检查流程包括三步:①图像采集;②图像数据分析;③标准化报告及存储为什么要进行ABVS检查?目前,常规的乳腺检查方法包括核磁共振、超声检查和X线钼靶检查。国内权威机构在10000多个病例研究中发现,钼靶并不适合中国女性。究其原因,是因为亚洲女性的乳腺比较致密,脂肪成分少,大部分是腺体组织,因此钼靶较难发现病变,但钼靶诊断钙化有不可比拟的优势。此外,钼靶检查有一定辐射,一般推荐40岁以上的女性去做,近期准备怀孕的病人也不推荐。而核磁共振检查耗时长,费用高,要注射造影剂,能发现小病灶,但有时特异性不高。相对而言,超声检查在安全、准确度等方面更适合中国女性。而ABVS的出现,是对普通超声的巨大提升,对乳腺检查的精确性具有当前其他检查方式无可比拟的优势。ABVS有何优势?患者1.安全无辐射、价廉、实时、无创。2.可使用患者范围广,无年龄限制,不受孕期和哺乳期的影响。3. 相较于传统的X线钼靶机检查,ABVS检查时患者所需要承受的压力比较小,可以放松身心、平静呼吸,检查过程舒适,患者耐受程度高。医生1. 通过容积成像,ABVS可以区分脂肪组织和致密乳腺组织,提高对致密乳腺病变的检出率。2. 为临床医师提供涵盖双侧乳腺、胸骨旁及腋下区域的全面图像信息,减少漏诊率。3. 具有随时调阅和即时扫查的功能。提供标准化的图像信息,重复性好,增加了检查和追踪随访的可对比性。4.提供更为直观的诊断信息,可读片性强。ABVS冠状面重建对于显示乳腺恶性病灶较二维超声显示信息更加丰富,为诊断鉴别乳腺癌提供更为直观的影像学证据。(三合一视图:大型冠状图显示浸润性导管癌典型“太阳花”征和毛刺征)5.高级乳腺专用成像技术,包括自适应脂肪组织成像技术,乳头后方阴影专利算法,组织均衡技术。如何预约ABVS检查?Notice乳腺超声(ABVS检查)开单科室门诊6楼体检中心、门诊6楼特需门诊、门诊3楼颈乳外科门诊门诊2楼超声医学科陈曼主任专家门诊、门诊2楼超声医学科介入门诊乳腺超声(ABVS检查)门诊时间超声医学科陈曼主任专家门诊时间:周二上午、周四上午(特需)普通门诊时间:周一至周五全天
陈曼 主任医师 上海市同仁医院 超声医学科2585人已读 - 精选 BI-RADS-US报告系统评估分类
BI-RADS-US报告系统评估分类(assessment categories)如下:1、0类(category 0):评估未完成(assessment is incomplete),需要进一步的影像学评估。2、1类(category 1):阴性(negative):超声上无异常发现。3、2类(category 2):良性发现(benign finding/findings):报告根本上是非恶性的。单侧囊肿就属于这一级。乳腺内淋巴结(仍可能包含在1级),乳腺植入物,稳定的外科手术后改变和连续超声研究未发现改变的纤维腺瘤也属于分级2。4、3类(category 3):可能良性发现(probably benign finding),建议短期随访。根据临床经验的积累以及乳腺X线检查的扩展,边缘界限清楚、椭圆形且呈水平方位生长的实质性肿块最有可能的是纤维腺瘤,其恶性的危险性小于2%。目前短期随访正越来越成为处理的策略。不能扪及的复杂囊肿和簇状小囊肿也可纳入该类,行短期随访。5、4类(category 4):可疑恶性(suspicious abnormality),应考虑活检。此类病灶的恶性危险性为中等,可能性3-94%。应对这些病灶进行分类,即低度可疑恶性、中度可疑或恶性可能性较大。一般而言,4类病灶要求进行组织取样。不具备纤维腺瘤和其他良性病灶所有超声特征的实质性肿块均包括在该类。6、5类(category 5):高度提示恶性(high suggestive of malignancy)(几乎肯定恶性),应采取适当的措施。超声发现的归入该类的异常有95%或更高的恶性危险,因而在开始时就应考虑明确的治疗。随着评估淋巴结转移的前哨淋巴结成像技术应用的增多,随着对巨大恶性肿瘤新辅助化疗应用的增多,或是对于那些难以鉴别的肿块,经皮取样,最常见的是在影像引导下细针活检,可提供组织病理学诊断。7、6类(category 6):活检证实的恶性(known biopsy-proven malignancy),应采取适当的措施。在患者寻求治疗前已经活检证实恶性的属于该类。治疗包括新辅助化疗,外科肿块切除术或乳房切除术。
陈曼 主任医师 上海市同仁医院 超声医学科1万人已读 - 精选 乳腺超声影像和报告数据系统的概述
1992年,美国放射学会( American Collegeof radiology,ACR)提出乳腺影像报告和数据系统(breast imaging reportingand data system,BI-RADS),在放射学医师与临床医师之间架起了一座沟通与交流的桥梁。乳腺影像与报告系统是在美国国家癌肿研究所、美国疾病控制预防中心、美国食品药品管理局、美国医学会、美国外科医师学会和美国病理学家学会的协作下,美国放射学会的各委员会成员相互合作努力的成果。该系统旨在提供一种质量保证工具,以标准化乳腺X线报告,降低乳腺影像解读中出现的混淆,便于对结果进行监测。通过医学审核和结果监测,BI-RADS提供了重要的同行评议和质量保证数据来提高病人保健的质量。由于在临床应用研究中,不同的研究者对乳腺病灶特征术语和报告术语并不统一,存在乳腺超声影像解读中出现混淆。早在1999年Baker等即提出由于缺乏统一的描述术语,可导致在评估乳腺实质性肿块时出现不同观察者对诊断的不一致。因此, 2003年ACR更新并推出了乳腺X线影像报告和数据系统(BI-RADS-MMG)第四版,同时推出了乳腺超声影像报告和数据系统(BI-RADS-US)和乳腺磁共振影像报告和数据系统(BI-RADS-MRI)的第一版,目的在于提升乳腺超声的临床功效。
陈曼 主任医师 上海市同仁医院 超声医学科3386人已读 - 精选 乳腺超声的应用价值概述
随着社会压力和生活节奏的不断提高,乳腺疾病逐渐成为我国女性的一种常见疾病,其发病率近年来呈迅速上升趋势,在女性肿瘤的发病率中居首位。已引起了国内外医学界的广泛关注,随着乳腺普查工作的广泛开展及影像诊断技术的不断更新,乳腺疾病诊断的发现率和准确性得到不断提高。据上海市疾病预防控制中心2006年恶性肿瘤报告,上海市女性乳腺癌发病率在过去的30年中上升了138%。复旦大学附属肿瘤医院统计了1990年至2005年的6167例乳腺癌病例,显示56%为绝经前妇女。因此早发、高发成了上海市乳腺癌发病的特点。受乳腺癌发病率增加的影响,乳腺癌病死率将同步增加,医疗负担加重。美国的乳腺癌筛查资料显示,美国的乳腺癌病死率在1975年至1990年以每年0.4%的速度递增。但由于筛查的广泛开展,从1990年至2000年乳腺癌病死率却以每年2.3%的速度下降。乳腺癌的治疗效果与早期诊断、及时治疗等密切相关。早期乳腺癌筛查已被国际上列为提高患者生存率和降低死亡率的有效防控措施。超声应用于乳腺疾病的检查,已有超过五十年的发展史。Wild(1951年)等国外学者用脉冲法A型超声对乳腺组织及乳腺肿物进行探测并获得个别B型的声像图。Kossoff G(1972年)报道用灰阶超声能清楚显示乳腺及其病理特征。我国于70年代后期开始在临床上应用实时超声开展乳腺疾病的超声检查,最早有许广波(1979年)的报告。80年代中后期又应用高频探头诊断乳腺疾病,取得较好效果。进入90年代后,国内外超声界大量报道彩色血流显像应用于乳腺疾病(尤其乳腺肿瘤)诊断,使乳腺疾病的超声检查在研究的深度和广度方面都有了长足的发展。乳腺超声最初一般用于粗略显示乳腺结构及一定程度上帮助鉴别囊性和实性肿块。但随着图像分辨率和计算机处理技术的不断发展,和超声造影、弹性、三维等超声新技术的不断应用,超声检查可以越来越多的反映乳腺内的精细结构和微小病灶,超声诊断乳腺疾患已成为一项敏感性和特异性均较高的常规检查手段。超声检查对受检者无痛苦,无放射性损害,可以短期多次重复进行,适用于任何年龄和女性任何生理时期,包括妊娠期和哺乳期。检查前,受检者无需特殊准备,操作简单,无检查盲区。而且,由于乳腺位置表浅,超声对软组织有良好的分辨力,能够清晰的显示乳房及胸壁的各层结构,可以确定病变的解剖部位和层次,鉴别乳腺肿块和胸壁肿块,发现乳腺内数毫米的小肿块。超声可测量乳腺肿块的大小,显示肿块的内部结构,判断肿块的物理性质(囊性、实性或囊实性混合性),了解乳腺肿瘤对周围组织浸润情况。根据声像图表现,结合血流信号特征,有助于进一步鉴别乳腺肿瘤的良、恶性。对不能确定的乳腺肿瘤有选择地进行超声引导下细胞学检查或粗针穿刺活检以及治疗。综上所述,与其他一些辅助检查方法相比,超声检查具有无创性、简便、易行等优点,还可进行动态观察,临床诊断符合率也较高,因此,乳腺超声目前已作为临床上重要常规影像学检查方法之一。但是,乳腺超声检查具有操作者依赖、主观因素以及隐匿性病灶等局限性。
陈曼 主任医师 上海市同仁医院 超声医学科2509人已读 - 医学科普 乳腺超声发现BI-RADS 3类结节怎么办?
随着居民健康意识的不断提升,很多人都会有意识的选择每年进行至少一次常规体检。由于乳腺癌是全球女性中最常见的癌症,也是全球女性癌症死亡的主要原因,对于成年女性来说,乳腺筛查是保障健康中必不可少的一项。作为乳腺三大影像学检查手段之一,超声检查安全、便捷、无辐射,适用于全年龄段和任何特殊时期的女性(包括妊娠期、哺乳期、经期等)。同时,因其在东方女性常见的致密型乳腺中的良好表现而被广泛接受为乳腺癌评估的有力检查手段。检查完成,有些患者对着超声报告上BI-RADS 3类结节的诊断犯了愁,看不懂这个3类是什么意思,也不知道接下去该怎么办。什么是BI-RADS? 我们先来看看什么是BI-RADS。BI-RADS是1992年美国放射协会(ACR)为了统一规范描述术语、报告内容,便于影像医生和临床医生间交流,避免解读差异而制定的乳腺影像报告及数据系统(Breast imaging reporting and data system,BI-RADS),其后经过多次修订,在2003年第四版发布时除乳腺X线诊断系统外,还新增了超声及磁共振(MRI)诊断,目前使用的是2013年发布的第五版修订版。BI-RADS要求乳腺影像医生遵循规范的术语来描述乳腺的基本情况、病灶或各种异常表现的详细特征,并根据自身经验对照分类定义对各类病变进行风险分类。超声报告怎么解读? BI-RADS的术语分类较多,涉及腺体组成、病灶特征、关联特征及特殊病例等。包含我们经常在报告中读到的如大小、位置、形态、边缘、血流等。由于病变的异质性,在超声上经常出现同图异病、同病异图的情况,因此,不建议大家去搞懂这些描述性的词语,单独来看,它们并不能提供准确的良恶性判断依据。 那我们该看什么呢?看超声医生给出的诊断建议。BI-RADS一般分为七类,通常1类代表着阴性,是正常的超声检查结果;2类代表良性发现,是非恶性的;3类为可能良性发现,恶性可能>0但≤2%的典型良性影像发现,建议短期随访或继续监测;4类为可疑恶性,应考虑组织病理学诊断,需要进行介入确诊,此类病灶恶性的可能性>2%但2%但≤10%)、中等恶性可能(恶性可能性>10%但≤50%)和恶性可能较大(不像5类那样典型的恶性,恶性可能性>50%但 因此,我们了解了3类病变是可能良性的发现。医生都说恶性概率<2%,建议每半年进行一次常规超声随访。这样就保证安全了吗?3类结节什么时候考虑终止随访选择手术呢?面对这样的问题,患者小吴就万分庆幸自己尊重医嘱,定期复查,密切随诊,做了正确的选择。 小吴是一位30多岁女性,一年半前体检超声发现自己双侧乳腺都有3类结节,结节大小均在1cm以内,咨询了医生后,给出的建议是每半年定期复查。小吴很认真的听从医生的建议,每6个月进行一次检查:第一次复查乳腺超声提示3类。6个月后她对自己很负责地再次来医院复查,由于有乳腺癌家族史,小吴比较焦虑,医生再和她充分沟通后建议她进行了乳腺超声和钼靶检查,结果仍提示是3类结节。两次复查结果结节没有明显长大,类别仍是3类,她自己也没有乳腺疼痛等任何不适,小吴很开心地认为自己的乳腺结节是安全的。又过了半年,小吴来医院做第三次复查,医生建议她再次进行了乳腺超声检查。检查中,其右侧乳腺内一个直径仅5mm的结节在灰阶超声和彩色多普勒的特征上没有明显的变化,但弹性超声提示肿块是高硬度的,诊断为BI-RADS 4a类。根据诊断分类,超声科医生建议患者对该小结节进行活检穿刺,最终得到病理结果:浸润性导管癌。所幸分期好、级别低、范围小,她可以进行保乳手术,创伤也比较小,无需化疗、仅需进行一段时间的内分泌治疗,预期的预后效果也比较好。小吴是幸运的,在连续三次影像学检查都说良性可能大的情况下,没有掉以轻心,而是谨遵医嘱,定期复查。最终早早地将“癌”这个可恶又极会隐藏的定时炸弹揪出来拆掉了,真是不幸中的万幸。超声弹性究竟是什么? 我们知道不同物体的软硬度是不同的,在外界压力下会发生不同程度的变形,就像海绵软,受压后形变大,钢铁硬,受压后形变小,一般不是非常巨大的压力下,我们肉眼是看不出变形的。我们人体的组织也是会受压变形的,不同组织受压后会有不同的变形。一般来说恶性肿瘤发生的形变小于良性肿瘤。超声弹性就是利用这一特性,在常规超声的基础上对病灶区进行物理处理,得到病灶的形变系数,以彩色编码显示,来判别病变组织的弹性大小,从而推断某些病变的可能性。超声弹性是一种安全、无创、无辐射的检查方式,可进一步提升常规超声的准确度,因而被列入了BI-RADS 第五版的诊断指标中。乳腺3类结节该怎么办? 按照BI-RADS诊断标准,乳腺结节3类意味着其恶性风险小于2%,但并非绝对意义上的无风险。医生说的现在没有大问题,并不是让你放松警惕,还是需要认真的定期检查。因为任何一个结节都需要结合动态生长过程,通过形态、大小等各种特征的变化来评估。尤其是结节比较小的时候,对几毫米的结节更不能掉以轻心、任其发展。定期随访中,大家可以选择多种影像学方式组合进行,相互弥补。而超声随着新技术的不断发展,涵盖从常规超声、三维超声、超声弹性到超声造影、全自动乳腺容积成像(ABVS)及乳腺相关介入诊疗(乳腺及腋窝淋巴结细针、空芯针活检及囊肿硬化治疗等)在内的多个板块,超声新技术能够在常规超声的基础上进行补充,针对性的选择合适的检查方式能更精准的对乳腺3类结节进行评估,从而做到早发现、早诊断、早治疗、早恢复。作者:上海交通大学医学院附属同仁医院 超声医学科 唐蕾
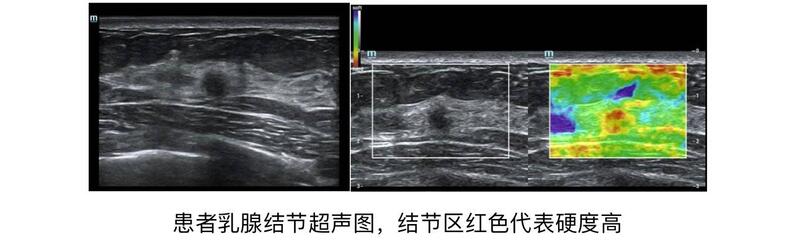 陈曼 主任医师 上海市同仁医院 超声医学科269人已读
陈曼 主任医师 上海市同仁医院 超声医学科269人已读 - 医学科普 乳腺超声的历史
随着社会压力和生活节奏的不断提高,乳腺疾病逐渐成为我国女性的一种常见疾病,其发病率近年来呈迅速上升趋势,在女性肿瘤的发病率中居首位。已引起了国内外医学界的广泛关注,随着乳腺普查工作的广泛开展及影像诊断技术的不断更新,乳腺疾病诊断的发现率和准确性得到不断提高。据上海市疾病预防控制中心2006年恶性肿瘤报告,上海市女性乳腺癌发病率在过去的30年中上升了138%。复旦大学附属肿瘤医院统计了1990年至2005年的6167例乳腺癌病例,显示56%为绝经前妇女。因此早发、高发成了上海市乳腺癌发病的特点。受乳腺癌发病率增加的影响,乳腺癌病死率将同步增加,医疗负担加重。美国的乳腺癌筛查资料显示,美国的乳腺癌病死率在1975年至1990年以每年0.4%的速度递增。但由于筛查的广泛开展,从1990年至2000年乳腺癌病死率却以每年2.3%的速度下降。乳腺疾病的超声检查始于50年代,当时Wild(1951年)等国外学者用脉冲法A型超声对乳腺组织及乳腺肿物进行探测并得到各别B型的声像图。Kossoff G(1972)报道用灰阶超声能清楚显示乳腺及其病理特征。70年代后期我国开始在临床上应用实时超声开展乳腺疾病的超声检查,最早有许广波(1979)的报告。80年代中、后期又应用高频探头诊断乳腺疾病,取得较好效果。进入90年代后,国内外超声界大量报道彩色血流显像应用于乳腺疾病(尤其乳腺肿瘤)诊断,使乳腺疾病的超声检查在研究的深度和广度方面都有了长足的发展。由于乳腺组织位置表浅,适宜用高频探头进行扫查,与其他一些辅助检查方法相比其安全性好,简便易行且可多次扫查。对某些疾病还可进行动态观察,临床诊断符合率也较高,目前已作为临床上重要常规辅助检查方法之一。
陈曼 主任医师 上海市同仁医院 超声医学科2922人已读





